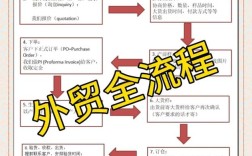
组建一个新的科室是一个系统性工程,需要从顶层设计到落地执行全流程规划,既要符合医院整体战略布局,也要兼顾临床需求与运营效率,以下从筹备规划、团队组建、制度建设、流程优化、资源配置、试运行调整六个维度展开详细说明。
筹备规划:明确方向与定位
新科室的成立需基于充分的调研论证,避免盲目跟风或资源浪费,要明确科室的功能定位,是聚焦亚专科发展(如心血管内科的电生理亚专业)、拓展服务领域(如增设老年医学科),还是填补区域技术空白(如微创外科中心),定位需结合医院现有学科基础、区域疾病谱特点及政策导向(如分级诊疗、老龄化社会需求),开展需求分析,通过数据调研(近三年医院相关疾病就诊量、手术类型、患者来源)、临床访谈(医生对现有诊疗痛点的反馈、患者需求问卷)及竞品分析(周边医院同类科室的技术优势与不足),验证科室成立的必要性与可行性,制定可行性报告包括科室发展规划(3-5年目标)、人才梯队建设计划、设备配置清单、预算预估及预期效益(服务量、营收、科研产出等),提交医院管理层审批,确保与医院整体战略目标一致。
团队组建:核心是“人”的匹配
团队是新科室运营的核心,需构建“领军人才+骨干团队+支撑人员”的梯队结构。领军人才(科室主任)的选择至关重要,需具备扎实的专业能力、学科建设视野及团队管理经验,可通过院内选拔、外部引进或联合培养等方式确定,明确其职责范围(学科规划、团队管理、资源协调等)。骨干团队需根据科室业务方向配置,如临床科室需按亚专业分组(如呼吸内科的介入组、慢病管理组),每组配备1-2名高年资主治医师及若干住院医师;医技科室需对接检验、影像、病理等需求,提前确定协作接口人;护理人员则需按床护比、护理等级(如ICU需专科护士)配置,并明确护士长人选。支撑人员包括科室秘书(负责行政、文书)、科研助理(协助课题申报、论文撰写)及运营专员(协调床位、设备调度),确保临床工作高效运转,团队组建后,需开展岗前培训,内容包括医院文化、制度规范、操作流程及应急预案,快速融入新环境。
制度建设:规范运营的基石
制度是科室高效运行的“规则引擎”,需覆盖医疗质量、人员管理、教学科研等全维度。医疗质量制度是核心,包括《诊疗规范与操作指南》(参考国家卫健委指南及科室特色技术)、《三级查房制度》《疑难病例讨论制度》《医疗安全不良事件上报流程》等,确保诊疗行为标准化;同时建立《医疗质量控制指标体系》(如床位周转率、平均住院日、院内感染率),定期(每月/季度)进行数据监测与分析。人员管理制度需明确岗位职责(如医师分级行使权限、护士绩效考核标准)、培训计划(“三基三严”培训、外出进修机制)及晋升路径(职称评聘条件向临床能力、科研倾斜)。教学科研制度根据科室定位制定,如教学医院需规培学员带教计划、教学查房制度;科研型科室则需设立科研奖励基金(论文发表、课题立项),鼓励团队开展临床研究,制度制定需广泛征求科室成员意见,确保可执行性,并通过科室会议宣贯、培训考核落地。
流程优化:提升服务效率的关键
新科室需打破传统“碎片化”流程,构建以患者为中心的“全链条服务模式”。患者服务流程优化:从预约挂号(开通线上预约、分时段就诊)、入院办理(推行床旁入院、电子健康卡建档)、诊疗过程(检查预约一站式服务中心、医技科室优先对接新科室)到出院随访(建立患者档案、定期回访系统),减少患者等待时间。内部协作流程:建立多学科协作(MDT)机制,针对复杂病例(如肿瘤合并多器官疾病),联合相关科室制定诊疗方案;通过信息化手段(如HIS系统、电子病历系统)实现医嘱、检查、药品信息实时共享,避免重复沟通;明确与后勤、设备部门的协作接口(如设备故障报修响应时间≤2小时)。应急流程:针对突发情况(如批量伤员、心肺复苏)制定应急预案,明确人员分工(抢救小组、联络员、物资调配员),定期开展演练(每季度1次),确保快速响应。

资源配置:保障业务开展的基础
资源配置需兼顾“硬件”与“软件”,确保科室落地即能用、能用即高效。硬件资源包括场地与设备:场地规划需符合院感要求(如手术室分区、病房清洁区/污染区划分),根据床位数(如20张床位需400-500㎡)合理布局治疗室、换药室、医生办公室等;设备配置按“基础+特色”原则,基础设备(病床、监护仪、输液泵)按标准配置,特色设备(如达芬奇手术机器人、血液透析机)根据科室核心技术需求采购,优先考虑性价比高、维护便捷的型号。软件资源包括信息系统与物资:上线专科电子病历模板(预设常用医嘱、检查项目)、LIS(检验信息系统)、PACS(影像归档和通信系统)模块,实现数据互联互通;物资储备(药品、耗材)采用“基数管理+动态补充”模式,建立高值耗材二级库(如介入导管、人工关节),确保库存合理(周转天数≤7天)。财务资源需制定年度预算,包括人员成本(占比60%-70%)、设备折旧(15%-20%)、物资采购(10%-15%)及运营费用(5%-10%),通过成本核算(单病种成本分析)优化支出结构。
试运行与调整:持续迭代完善
科室正式运营前,需经历1-3个月的试运行期,通过“发现问题-优化调整-验证效果”的闭环管理,确保稳定运行。关键指标监测:重点关注医疗质量指标(如并发症发生率≤3%)、运营效率指标(平均住院日≤同类科室平均水平)、患者满意度(≥90%)及团队协作指标(医患纠纷发生率≤0.5次/百床)。问题收集渠道:通过晨会反馈、患者意见箱、匿名问卷、院感质控检查等方式,全面收集问题(如患者反映检查等待时间长、医生对设备操作不熟练)。快速调整机制:针对共性问题(如流程断点),成立专项小组(由护士长、骨干医师、运营专员组成),48小时内制定整改方案(如增加检查预约时段、开展设备操作培训),并跟踪验证效果;对个性问题(如患者特殊需求),由责任专人对接解决,试运行结束后,形成《科室运营评估报告》,提交医院管理部门,正式纳入医院科室管理体系。
相关问答FAQs
Q1:新科室成立时,如何平衡“引进高端人才”与“培养内部骨干”的关系?
A:需根据科室发展阶段动态调整比例,初期(1-2年)以“引进高端人才”为主,通过学科带头人吸引外部资源(如新技术、患者群体),快速提升科室影响力;中期(3-5年)逐步过渡到“引进+培养”并重,选拔内部骨干(工作满5年、临床能力突出者)外出进修学习亚专科技术,承担科室核心业务;长期(5年以上)以“培养内部骨干”为主,建立“导师制”(由学科带头人带教),鼓励骨干承担科研教学任务,形成人才梯队,设置“人才发展基金”,为内部骨干提供职称晋升、学历提升支持,避免人才断层。
Q2:新科室在试运行期患者量不足,应如何快速提升业务量?
A:可通过“内外联动”策略破局,对内,加强科室宣传:制作宣传册、短视频(介绍科室特色技术、专家团队),在医院官网、公众号、门诊大厅投放;优化服务体验,推出“首诊患者免费咨询”“术后随访包”等增值服务,提高患者口碑,对外,拓展合作渠道:与基层医院建立医联体,开展双向转诊(基层医院上转患者,新科室下转康复患者);与社区、企业合作,举办健康讲座、义诊活动,筛查潜在患者;针对特定人群(如糖尿病患者)制定个性化健康管理方案,吸引患者主动就诊,通过院内协调(如优先安排新科室患者检查、手术),缩短等待时间,提升患者就诊意愿。